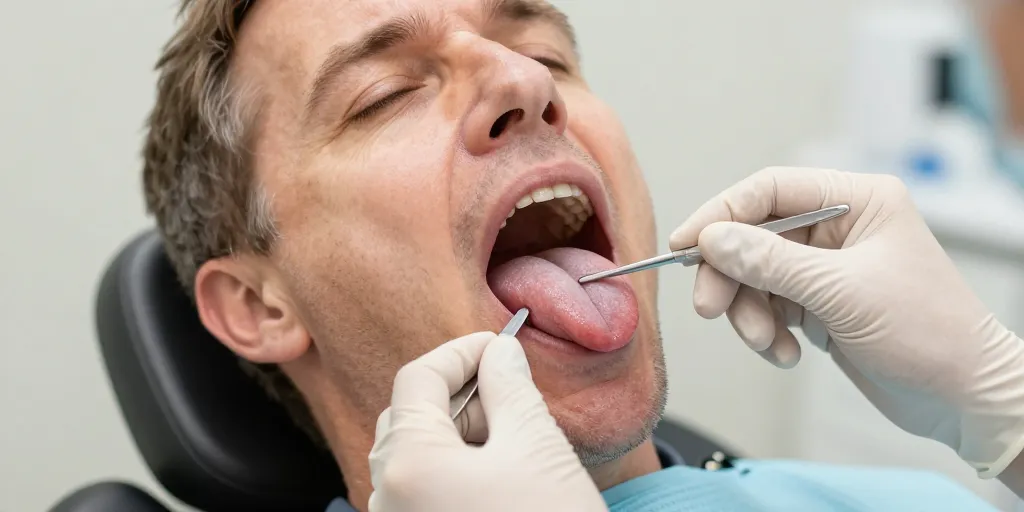
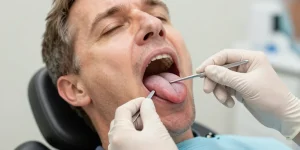
La langue reflète souvent la santé générale. Une douleur, une tache, une ulcération ou une modification de couleur ou de texture peuvent alerter. Certaines lésions sont bénignes et transitoires, d’autres nécessitent un bilan approfondi voire une prise en charge spécialisée. Cet article décrit les affections les plus fréquentes, leurs signes cliniques visibles, les examens utiles et les critères d’urgence pour consulter un professionnel de santé.
Signes visibles et affections fréquentes
Les signes observables sont la couleur (rouge, blanche, jaunâtre), la surface (lisse, rugueuse, fissurée), la présence de plaques détachables ou adhérentes, une ulcération, une masse indurée, des saignements ou des anomalies de mobilité. Les principales affections incluent :
- Glossite atrophique : langue rouge, lisse, parfois douloureuse; souvent liée à carences en vitamine B12, en fer ou à des médicaments.
- Langue géographique (érythème migrant) : taches rouges dépapillées aux contours blanchâtres qui migrent et varient dans le temps; en général bénigne mais parfois douloureuse.
- Candidose orale (muguet) : plaques blanches crémeuses pouvant se détacher et laisser une muqueuse érythémateuse en dessous; favorisée par antibiothérapie, inhalateurs corticostéroïdes, diabète ou immunodépression.
- Leucoplasie : tache blanche adhérente non détachable; peut être liée à tabac, alcool, irritation chronique et a un potentiel de transformation maligne.
- Ulcérations et aphtes : souvent douloureux, de petites tailles la plupart du temps, mais des ulcères persistants doivent être explorés.
- Tumeurs malignes : masse indurée, ulcération persistante, saignement, douleur progressive, anomalies de mobilité linguale ou adénopathies cervicales.
Causes sous-jacentes et facteurs favorisants
Les causes incluent infections (candida, bactéries, virus), carences nutritionnelles (B12, fer, folates), troubles métaboliques (diabète), maladies auto-immunes, réactions médicamenteuses, irritations chroniques (tabac, alcool, prothèse mal adaptée) et néoplasie. L’immunodépression (VIH, traitements immunosuppresseurs) augmente le risque d’infections et de lésions atypiques.
Approche diagnostique
La démarche débute par une anamnèse complète : durée de la lésion, douleur, progression, facteurs déclenchants, tabac/alccol, antécédents médicaux et médicaments. L’examen clinique recherche la topographie des lésions, la possibilité de détachement des plaques, l’induration, la mobilité de la langue et la présence d’adénopathies cervicales.
Examens complémentaires couramment demandés :
- Frottis buccal / examen direct (KOH) et culture en cas de suspicion de candidose.
- Numération formule sanguine, bilan martial (ferritine), dosage de la vitamine B12 et folates pour rechercher carences.
- Glycémie et HbA1c pour dépister un diabète sous-jacent.
- Biopsie exérèse pour toute lésion blanche adhérente, ulcère ou masse persistante afin d’évaluer dysplasie ou carcinome.
- Imagerie (scanner ou IRM) si masse indurée profonde ou suspicion d’extension locorégionale.
Traitements et mesures simples à domicile
Le traitement dépend de la cause identifiée. Pour la candidose, des antifongiques topiques (gel ou bain de bouche) ou systémiques peuvent être prescrits. Les carences se corrigent par supplementation en fer ou vitamine B12 selon le diagnostic. Les lésions irritatives s’améliorent après suppression de l’irritant (arrêt du tabac, adaptation de prothèse) et meilleure hygiène buccale. La langue géographique est généralement bénigne ; des antiseptiques ou corticoïdes locaux peuvent être proposés en cas de douleur.
Signes d’alerte et urgence
Certains signes imposent une consultation rapide :
- Ulcération ou lésion persistante au-delà de deux semaines.
- Présence d’une masse indurée ou d’une plaie qui saigne spontanément.
- Dysphagie (difficulté à avaler), odynophagie (douleur à la déglutition) ou trouble de la parole.
- Adénopathies cervicales suspectes, perte de poids inexpliquée ou fièvre associée.
- Douleur intense non contrôlée ou signes d’infection sévère (gonflement important, fièvre élevée).
Quand orienter vers un spécialiste
Si la lésion ne s’améliore pas malgré un traitement adapté, ou si la biopsie montre une dysplasie, le patient doit être adressé à un stomatologue, un ORL ou un service de chirurgie maxillo-faciale. Le diagnostic de cancer nécessite une prise en charge multidisciplinaire (chirurgie, radiothérapie, chimiothérapie selon les cas).
Conseils pratiques pour le patient
Photographier la lésion régulièrement aide à documenter l’évolution. Maintenir une bonne hygiène buccale, éviter aliments trop chauds ou épicés en cas de douleur, cesser le tabac et réduire l’alcool sont des mesures utiles. Prenez rendez-vous si la lésion persiste plus de deux semaines ou si des signes d’alerte apparaissent. Les consultations permettent d’identifier rapidement les causes traitables et de dépister les affections nécessitant une prise en charge spécialisée.
En résumé, la plupart des anomalies linguales sont bénignes et traitables, mais la persistance d’une lésion, l’apparition de douleurs intenses, d’une masse indurée ou d’adénopathies nécessite une évaluation médicale rapide. La vigilance, la documentation et une communication claire avec le professionnel de santé facilitent un diagnostic précoce et un traitement adapté.